Punti chiave per una FESS sicura. Uno studio multicentrico della Letteratura internazionale ha focalizzato Ie misure per una chirurgia funzionale dei seni paranasali più sicura. Di seguito una sintesi del Lavoro.
Introduzione
Lo scopo della “Functional Endoscopic Sinus Surgery“ (FESS) è quello di allargare gli osti e ripristinare una corretta aerazione dei seni, al fine di permettere un miglior assorbimento delle terapia topiche ed un incremento del trasporto mucociliare. La vicinanza di strutture anatomiche critiche come cervello, dura madre, orbita, arteria carotide interna e base cranio, rendono questa chirurgia non priva di rischi e complicanze. Poiché è impossibile eliminare interamente i rischi, devono essere attuate alcune procedure preliminari per rendere questa chirurgia sicura:
- conoscenza approfondita della anatomia della regione e delle possibili variazioni
- La TC preoperatoria è indispensabile per programmare e guidare la roadmap intraoperatoria
- Nessuna procedura chirurgica deve interferire con la funzione del naso. Va valutato prima dell’intervento e discusso con il paziente se un setto deviato contribuisca alla ostruzione nasale e vada corretto, anche per migliorare la visibilità endoscopica. Altrettanto, soprattutto nei soggetti allergici con turbinati ipertrofici e congesti, va valutata l’opportunità di ridurre il volume dei turbinati inferiori simultaneamente.
- Vanno conosciute tutte le varianti anatomiche dei Turbinati (pneumatizzazione della concha del MT o Concha bullosa, che generalmente viene trattata) delle cellule Etmoidali (cellule dell’agger nasi, cellula di Haller, cellula di Onodi, cellule sovraorbitarie)
Indicazioni alla Chirurgia Endoscopica Rinosinusale
-Infezioni nasali ricorrenti non resposive alla terapia medica
-Poliposi rinosinusale cronica non responsiva agli steroidi
-Polipo Antrocoanale
-Mucocele
-Rimozione chirurgica di Tumori specifici
-Plastica di Fistola Rinoliquorale
-Decompressione orbitaria per m.di Greaves
-Decompressione nervo orbitario
-Dacriocistorinostomia
-Atresia coanale
-Rimozione di corpi estranei endonasali
-Controllo di Epistassi
Preparazione del paziente
Il paziente è posizionato sul letto operatorio allineato con il monitor La testa è sollevata con il paziente in posizione anti Trendellemburg. Il tubo endotracheale viene fissato all’angolo sinistro della bocca del paziente. Gli occhi del paziente sono interamente coperti se si usa una pellicola trasparente o parzialmente protetti dai telini operatori sandard, lasciando visibile la porzione mediale degli occhi per poter monitorare eventuali segni di ematoma orbitario. Entrambe le fosse nasali sono inizialmente riempite con tamponi o cotonoidi imbevuti di vasocostrittore (oxymetazoline o simili) per decongestionare la mucosa. Se si usa la navigazione le immagini preoperatorie devono preliminarmente essere acquisite dal sistema di navigazione che va accuratamente posizionato e verificato prima di iniziare l’intervento.
Tecnica chirurgica
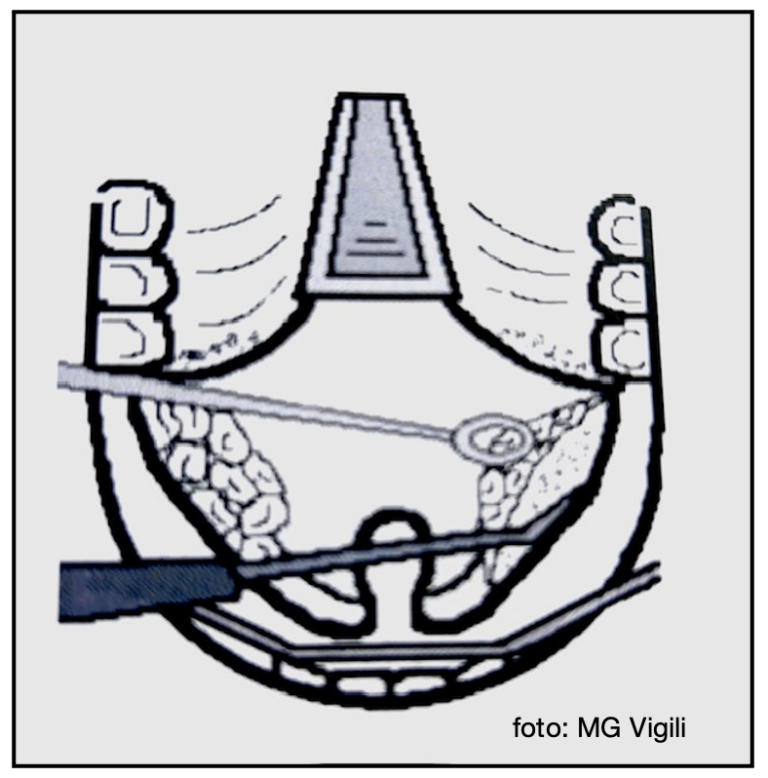
Uncinectomia: è generalmente il primo step. È utile medializzare delicatamente il processo uncinato utilizzando la parte curva dello scollatore di Freer. Con il bisturi falcato o con l’estremità tagliente del Freer si esegue l’uncinectomia nella parte anteriore morbida del processo senza intaccare l’osso lacrimale. La porzione libera inferiore e superiore del processo uncinato viene tagliata con la pinza di Blakesley (o con la pinza a morso retrogrado).
Antrostomia mascellare: l’ostio naturale del seno mascellare viene individuato una volta rimosso il processo uncinato circa al terzo posteriore della parete mascellare a livello della linea inferiore del turbinato medio.
La lamina papiracea può essere individuata e palpata per evidenziare deiscenze con l’orbita. L’ostio naturale del seno mascellare viene allargato radialmente con forbici adeguate per raggiungere il diametro di circa 1 cm facendo attenzione a non ledere la lamina papiracea.
Etmoidectomia anteriore: va identificata ed aperta la bulla ethmoidalis con una J curette nella porzione infero mediale della stessa. Una volta aperta la bulla, le pareti osse vengono rimosse con uno strumento tagliente (pinza di Veil o di Blaklesley) e/o con microdebrider. Va rimossa interamente la porzione laterale dell’etmoide anteriore facendo attenzione a non danneggiare la lamina papiracea. Le restanti cellette possono essere rimosse utilizzando la J curette. È opportuno minimizzare lo stipping mucoso, se possibile, per favorire la riepitelizzazione. Si procede con prudenza ed attenzione fino in prossimità del tetto etmoidale. L’etmoidectomia anteriore termina quando si raggiunge la lamella basale del turbinato medio.
Etmoidectomia posteriore: il primo step della etmoidectomia posteriore è perforare la lamella basale nel punto in cui si incontrano la porzione verticale e quella orizzontale del turbinato medio. La porzione coronale inferiore della lamella basale e la regione posteriore sagittale del turbinato medio vanno protette, mantenendo l’integrità del turbinato medio stesso. In questa fase è utile utilizzare il microdebrider per liberare le porzioni laterali e superiori alla lamella basale. È possibile poi rimuovere le cellule etmoidali posteriori nello stesso modo, facendo attenzione al basicranio. In questo tempo può essere consigliabile utilizzare l’ottica angolata 30° dall’avanti all’indietro in modo che il basicranio sia visibile più dorsalmente che frontalmente.
A seconda delle esigenze l’intervento può comportare l’accesso al seno frontale e al seno sfenoidale che non vengono dettagliati nel Lavoro.

Come evitare le complicanze
La FESS ha un tasso di complicanze gravi compreso fra 0% e 1.5% e fra 1.12% fino a 20.8% di complicanze minori.
Danno orbitario
Seno mascellare ed etmoidale fiancheggiano l’orbita nella sua parete mediale ed inferiore. Stare bassi, localizzare e medializzare il processo uncinato, allontanandolo dall’orbita, è cruciale nella uncinectomia. Altrettanto fondamentale è identificare la parete orbitaria inferiore e localizzare l’ostio naturale del seno mascellare. Durante l’etmoidectomia va esaminata attentamente la lamina papyracea sulla TAC, per individuare ogni deiscenza che possa causare una comunicazione con la parete orbitaria.
Una deiscenza del nervo ottico e della arteria carotide e la presenza di cellule sfeno-etmoidali vanno attentamente valutate sulle immagini preoperatoriamente.
Se si verifica un sanguinamento da una rottura della lamina papiracea, la periorbita va valutata e va contattato l’oftalmologo per una misurazione intraoperatoria della pressione oculare. Se è alta devono essere somministrati mannitolo e desametasone endovena in aggiunta al massaggio oculare. Una pressione intraoculare sopra 40 mm Hg, discomfort retro-orbitale, macula rosso ciliegia, o pupilla di Marcus-Gunn richiedono trattamenti più aggressivi come la cantotomia o la cantolisi. Il vaso sanguinante deve essere identificato e chiuso una volta fatta la cantotomia. Un tempestivo trattamento dell’ematoma orbitario è essenziale per prevenire compressione ed ischemia del nervo ottico.
Lesione del basicranio e fistola liquorale
La valutazione preoperatoria della inclinazione della lamina cribrosa del basicranio, l’apice del seno e lo spessore osseo ed eventuali deiscenze, sono essenziali. La classificazione di Keros tipoIII (profondità 8-16 mm) basata sulla profondità della lamina cribrosa dell’etmoide aumenta il rischio chirurgico. La maggior parte delle lesioni avvengono sul piano cribroso o a livello della lamella laterale. Le fistole possono essere scoperte intra o postoperatoriamente. Il riscontro intraoperatorio necessita la immediata localizzazione della fistola.
Prima di tutto l’area deve essere pulita. Per chiudere difetti inferiori a 2 mm viene utilizzato un lembo di mucosa autologo overlay. Per lesioni fra 2 e 6 mm viene utilizzato il turbinato medio come lembo composito (osso e mucosa); per difetti superiori ai 6 mm la riparazione è a più strati, usando cartilagine od osso e colla di fibrina. A seconda della sede e della gravità del difetto possono essere utilizzati anche materiali allogenici e lembi vascolarizzati. Al risveglio vanno evitate la manovra di Valsalva e l’aumento della pressione intracranica. Va fatta una TAC per valutare eventuale instaurarsi di emorragia cerebrale e pneumoencefalo. Per identificare la fistola va fatto imaging con fluorescina intratecale e dosaggio della beta transferrina nel liquor.
Epistassi
Un lieve sanguinamento postoperatorio di qualche giorno può essere considerato normale. Un sanguinamento severo richiede una attenzione medica immediata.
Lo step iniziale comprende la stabilizzazione del paziente e la protezione delle vie aeree. Gli anticoagulanti reiniziati post-operatoriamente vanno temporaneamente sospesi. Il naso va esaminato alla ricerca della fonte del sanguinamento.
I metodi più utilizzati per fermare l’emorragia sono vasocostrittori topici, tamponamento con tamponi riassorbibili o non riassorbibili, causticazione.
Legatura intraoperatoria dell’arteria sanguinante o embolizzazione endovascolare possono essere effettuate se il sangunamento è severo e non si riesce a fermarlo con le metodiche tradizionali.
In casi estremi di epistassi posteriore, l’arteria sfenopalatina può essere legata endoscopicamente quando entra nella cavità nasale attraverso il forame sfenopalatino dietro la fine del turbinato medio.
Recidiva di malattia
La recidiva in caso di rinosinusite cronica è relativamente frequente essendo la procedura chirurgica raramente curativa. Ricircolazione del muco attraverso l’ostio accessorio del mascellare può avvenire se l’antrostomia non è stata fatta aprendo correttamente l’ostio naturale del seno.
Quando il turbinato medio è destabilizzato e molto lateralizzato, può bloccare il corretto drenaggio dei seni.
Una ostruzione nasale postoperatoria può avvenire anche per l’instaurarsi di sinechie che si formano se il naso non viene mantenuto lavato ed idratato con attenzione nel postoperatorio.
Cause possibili di recidiva di sinusite includono anche:
– eccessiva rimozione della mucosa
– esposizione ossea
– incompleta rimozione dei sepimenti ossei etmoidali.
BIBLIOGRAFIA
Murat Kar , Nuray Bayar Muluk, Marwan Alqunaee, Felicia Manole, Cemal Cingi. Functional Endoscopic Sinus Surgery: Key Points for Safer Surgery Ear Nose Throat J 2024 Nov;103(3_suppl):5S-14S. doi: 10.1177/01455613241287280.
Per ulteriori approfondimenti, si possono consultare anche i seguenti link:
F.E.S.S. per rinosinusite cronica polipoide
Fungus Ball del seno mascellare – Chirurgia Endoscopica Rinosinusale
L’impatto degli impianti a rilascio steroideo nella chirurgia endoscopica rinosinusale
Fattori predittivi recupero olfatto dopo FESS per sinusite cronica polipoide
Sinusite Odontogena: guarigione più rapida se prima FESS poi Terapia Dentale
Sinusite odontogena sintomatica: trattamento nella FESS
Chirurgia Endoscopica Rinosinusale (FESS) per sinusite cronica polipoide
Intervento di Chirurgia Endoscopica Rinosinusale per Rinosinusite Cronica Polipoide
Aderenza al follow up riduce incidenza delle recidive nella FESS
La chirurgia endoscopica rinosinusale
Rinosinusite cronica: le irrigazioni nasali con Bunesonide migliorano I risultati della FESS
Irrigazione salina calda: vantaggi durante la FESS
Spray a base di acido Ipocloroso utile nel postoperatorio della FESS
FESS e Sinusite Cronica nell’anziano
Ipertrofia dei turbinati: intervista
Poliposi: Corticosteroidi prima della FESS
FESS: qualità della voce nella poliposi
FEES nello studio della Disfagia
Il turbinato medio: è utile resecarlo nella FESS?
Chirurgia Endoscopica Rinosinusale: 1° step
Chirurgia Endoscopica Rinosinusale 2° step: Etmoidectomia
Chirurgia Endoscopica Rinosinusale: III step – Approcci al seno frontale
Chirurgia endoscopica rinosinusale e sistemi di navigazione