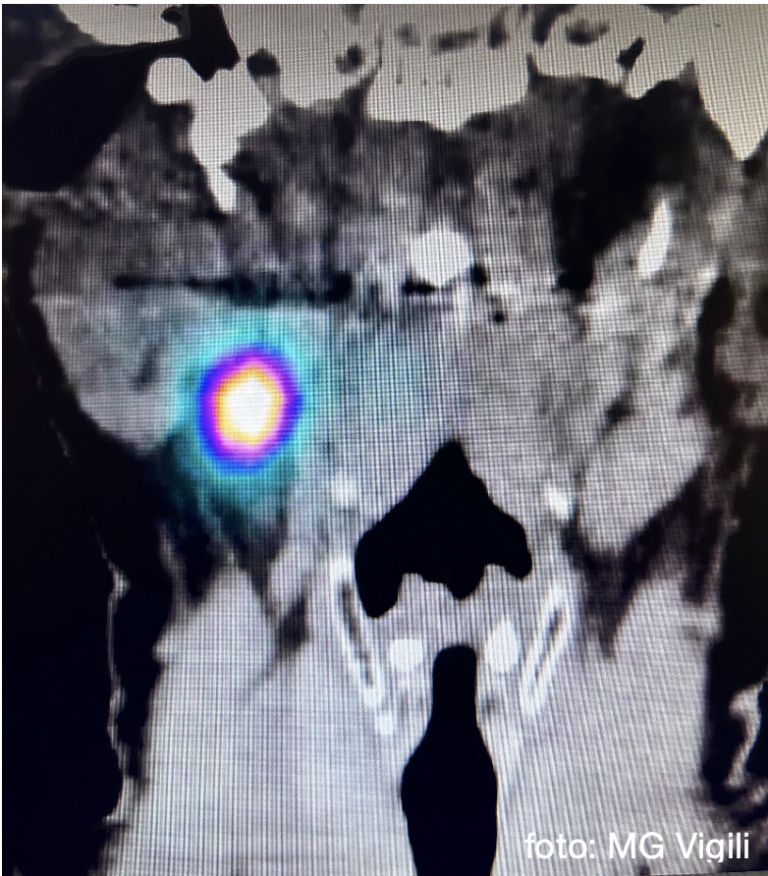
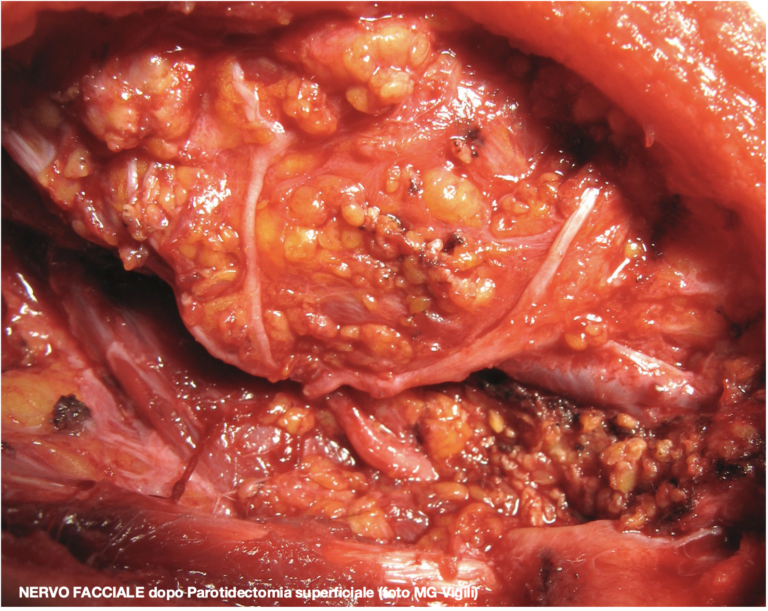
Valore del linfonodo sentinella nei tumori orali N0: l’esperienza giapponese. Uno studio giapponese, al fine di selezionare le indicazioni all’utilizzo della procedura del Linfonodo sentinella (SNB) nei tumori N0 del cavo orale, ha indagato il rapporto fra la profondità di invasione tumorale (DOI) e il diametro della lesione (LD), rispetto all’incidenza di metastasi evidenziate.
Sono stati presi in esame 3 trials condotti fra 2009 e 2016 in Giappone selezionando 158 pazienti.
Le percentuali di metastasi linfonodali riscontrate nella procedura di SNB sono risultate 21.3% nei T1 (LD= < 2 cm); 35.3% nei T2 (2-4cm) e 51.2% nei T3 (>4 cm).
Riguardo al DOI in alcuni casi T1(LD fra 8 e 20mm) con DOI fra 2 e 5 mm, la percentuale di metastasi è risultata pari al 40.9%.
Le significative percentuali di metastasi occulte riscontrate anche nei casi con LD < 20 mm e con DOI fino a 5 mm confermano che la procedura di ricerca del Linfonodo sentinella può essere estremamente efficace nello studio e trattamento dei tumori del cavo orale N0.
BIBLIOGRAFIA
Taijiro Ozawa, Isao Oze, Takashi Matsuzuka, Eiichi Sasaki , Junkichi Yokoyama, Yoshie Sano, Masayuki Tomifuji, Koji Araki, Yasunao Kogashiwa, Ichiro Tateya, Shinya Agena, Tomohiro Sakashita Hidenori Tsuzuki, Hoshino Terada , Hidenori Suzuki , Daisuke Nishikawa , Shintarou Beppu, Takuma Matoba, Nobuaki Mukoyama, Keisuke Oguri, Yasuhisa Hasegawa. Indications for sentinel lymph node biopsy in node-negative oral cancers Head Neck 2023 Aug 8 Vol 45,10,2533-43. doi: 10.1002/hed.27477
Per ulteriori approfondimenti, si possono consultare anche i seguenti link:
Linfonodo sentinella e svuotamento elettivo nei T iniziali del cavo orale
Biopsia del Linfonodo Sentinella nei tumori del cavo orale recidivi a precedente chirurgia
Glossectomia Parziale e Biopsia del Linfonodo Sentinella
Biopsia del linfonodo sentinella e tumori del cavo orale
Ricerca del linfonodo sentinella nei tumori precoci del cavo orale
Linfonodo Sentinella nei Tumori del Cavo Orale
Linfonodo sentinella – “Medicina Regione Lazio”
Linfonodo Sentinella nei tumori del cavo orale ed orofaringe
Linfonodo Sentinella nei Tumori del Cavo Orale – Intervista
Individuazione del Linfonodo Sentinella nei Tumori del Cavo Orale
Linfonodo Sentinella: Lezione alla Humanitas University
Linfonodo Sentinella: European Archives of Oto-Rhino-Laryngology
Linfonodo Sentinella: Chirurgia Radioguidata
Linfonodo Sentinella: surgical consensus guidelines
Il Linfonodo Sentinella nei Carcinomi Squamosi del Labbro
L’esperienza personale nelle Biopsia del Linfonodo Sentinella nei T1-T2 del Cavo orale
Il ruolo della Medicina Nucleare nella biopsia del linfonodo sentinella nei tumori del cavo orale
La Chirurgia Radioguidata del Linfonodo Sentinella nei Tumori del Cavo orale
L’esame istologico del linfonodo sentinella nei Carcinomi del cavo orale
Linfonodo Sentinella: Esperienza preliminare all’Ospedale San Carlo
Linfonodo Sentinella: validità della biopsia
Linfonodo Sentinella – 1: Il Razionale
La Biopsia del Linfonodo sentinella nei tumori della bocca
Linfonodi Sentinella: identificazione intraoperatoria
Surgical consensus guidelines on sentinel node biopsy (SNB) in patients with oral cancer
Sentinel Node: Eightsnb Symposium
Sentinel European Node Trial (SENT): 3-year results of sentinel node biopsy in oral cancer