Parametri del monitoraggio intraoperatorio del nervo facciale nella parotidectomia per tumori benigni. Una lesione del nervo faciale è la complicanza più seria della chirurgia parotidea.
Il tasso di paresi transitorie del nervo faciale in letteratura oscilla fra 9% e 65%, mentre l’incidenza delle paresi definitive varia fra 45 e 7%.
I fattori di rischio coinvolti nella paresi facciale includono la chirurgia di revisione, l’età avanzata, l’estensione della chirurgia, le condizioni infiammatorie, la durata della chirurgia e la natura maligna delle lesioni. Le conseguenze della paresi del nervo facciale comprendono asimmetria dei muscoli facciali, difficoltà di masticazione, mancato contenimento della saliva, ostruzione nasale, abrasione corneale, distress psicosociale, ed i costi dei conflitti medico-legali.
Il beneficio del monitoraggio intraoperatorio del nervo facciale (FNM) è stato chiaramente definito nella chirurgia neuro-otologica, mentre la sua utilità nelle procedure otorinolaringoiatriche rimane ancora controversa o quantomeno in discussione.
Molti studi hanno dimostrato che FNM diminuisce il rischio della disfunzione facciale postoperatoria immediata, ma non sembra influenzarne l’esito finale.
Nonostante ciò il monitoraggio intraoperatorio si è progressivamente diffuso ed una survey del 2005 ha riscontrato che il 60% dei chirurghi ORL lo utilizza nella chirurgia parotidea.
A differenza della chirurgia neuro-otologica e di quella tiroidea per il nervo ricorrente, non sono stati definiti i parametri di cut off per predire i risultati della funzionalità del nervo facciale nella chirurgia parotidea.
Uno studio retrospettivo statunitense della Michigan University pubblicato nel 2019, su 222 pazienti, ha cercato di definire questi parametri per i casi sottoposti a chirurgia parotidea per patologia benigna.
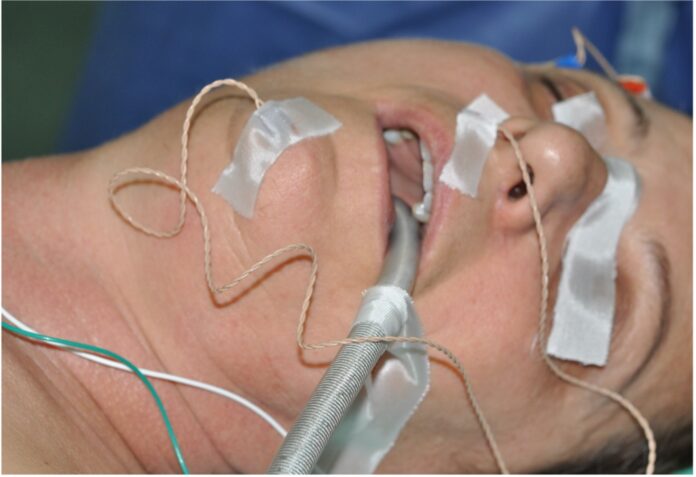
Il monitoraggio è stato effettuato da un audiologo esperto usando una registrazione a 4 canali.
Copie di ago elettrodi sono stati posizionati sotto il derma nei muscoli frontale, orbicolare dell’occhio, orbicolare della bocca e muscolo del mento per monitorare le branche del VII nc temporale, zigomatica, buccale e del marginalis mandibulae.
Il sistema di monitoraggio veniva predisposto per registrare una elettromiografia (EMG) continua e per elicitare e registrare i potenziali d’azione muscolari composti (CMAPs) in seguito alla stimolazione diretta con un probe monopolare del tronco principale del VII identificato intraoperatoriamente prima della escissione della lesione.
Una soglia postdissezione superiore a 0-25 milliamperes (mA) e con più di 8 eventi meccanici veniva associata ad una immediata debolezza postoperatoria del nervo, mentre una soglia postdissezione di 0.25 mA o meno, con meno di 8 eventi meccanici veniva associata ad una normale funzione del nervo.
La soglia finale era definita come il più basso stimolo che causava CMAP in ogni branca nervosa periferica.
Per esempio, se tutte le branche eccetto il marginalis mandibulae rispondevano quando il tronco principale era stimolato a 0.2 milli- amperes (mA), e il ramo marginale rispondeva a 0.5 mA, la soglia finale era registrata a 0.5 mA
Gli eventi neurofisiologici erano classificati come meccanici quando l’attività EMG free running era elicitata dalla manipolazione chirurgica del nervo o eventi spasmo nei quali l’attivtà EMG, presente in 1 o più canali associati con uno o più muscoli facciali, capitava spontaneamente o causata in risposta ad uno stimolo casuale quale stratch, stimolazione termica o irrigazione.
Nei risultati dello studio una paresi facciale in ogni branca del nervo era stata riscontrata (0-14 gg dopo la chirurgia) nel 45% dei casi. L’incidenza di paresi permanenti (1 anno dopo la chirurgia) era 1.9%. Non vi erano differenze fra i pazienti con paresi temporanea e quelli senza paresi, per età, dimensioni del tumore, tempo operatorio, tecnica di dissezione del faciale (anterograda vs retrograda), stato immunitario od uso di steroidi intraoperatori.
La soglia media predissezione era 0.22 mA e quella post dissezione 0.24 mA. La media degli eventi meccanici era 9 (range 0-66), quella degli eventi spasmo 1 (range 0-12 eventi).
La soglia media postdissezione (0.25 mA) ed il numero di eventi meccanici risultavano più alte nei pazienti con paresi facciale postoperatoria immediata (sensitivity of 47% , specificity of 82%).
Il valore di cutoff ottimale per gli eventi meccanici era 8 eventi con una sensitività del 42% ed una specificità del 69%.
Il cut-off per gli eventi spasmo non era determinato non risultando significativamente associati ai risultati funzionali del facciale postoperatorio.
I pazienti con soglia postdissezione maggiore di 0.25 mA avevano un 69% di probabilità di avere una paresi immediata postoperatoria del facciale vs 34% di probabilità se la soglia era 0.25 mA od inferiore.
Per gli eventi meccanici >8 c’era un 52% di probabilità di avere una paresi postoperatoria immediata rispetto ad un 40% di probabilità se il numero di eventi meccanici era 8 od inferiore a questo valore.
Una soglia >0.25 associata a > 8 eventi meccanici portava la percentuale di rischio di peresi al 77%.
Ci sono ancora importanti percentuali di falsi positivi e falsi negativi ed i valori di cut-off non sono perfetti, ma questi dati intraoperatori sono comunque utili al chirurgo per informare tempestivamente il paziente ed i parenti su cosa aspettarsi sulle condizioni postoperatorie del facciale e mettere in atto quelle procedure che possano ridurre i disagi della paresi (bendaggio dell’occhio la notte, tarsorrafia etc).
BIBLIOGRAFIA
Catherine T.Haring, Susan E. Ellsperman, Bruce M.Edwards Paul Kileny, Deborah Koyatch, Gregory R.Mannarelli, Melanie A. Meloch , Claire Miller, Crystal Pitts, Mark E.P.Prince, Carrol R Bradford, Gregory T Wolf, Keth A.Casper , Kelly M..Malloy , Steven B.Chinn, Anfrew G. Shuman, ErinMc Kean, Kyle K. VanKoevering, Chaz L Stucken, T. Haring, M Scott A. McLean, Lawrence J. Marentette, Andrew J. Rosko; Matthew E. Spector. Assessment of Intraoperative Nerve Monitoring Parameters Associated With Facial Nerve Outcome in Parotidectomy for Benign Disease . JAMA Otolaryngol Head Neck Surg. 2019;145(12):1137-1143. doi:10.1001/jamaoto.2019.1041
Per ulteriori approfondimenti, si possono consultare anche i seguenti link:
Paralisi di Bell: maggiore incidenza nei pazienti affetti da covid-19 che in quelli VACCINATI
Paralisi Facciale: gusto e riflesso acustico
Paralisi del nervo facciale: stadiazione clinica e qualità di vita
SARS CoV2 e Vaccini aumentano il rischio di Paralisi di Bell
Vaccinazione per COVID-19 e Paralisi del nervo Facciale
Paralisi del Facciale “A Frigore”
Chirurgia della Parotide: liberazione del Faciale e Parotidectomia Parziale
Chirurgia della Parotide: la ricerca del Nervo Facciale
Anatomia Chirurgica della Ghiandola Parotide (III): l‘isolamento del Nervo Facciale
Anatomia Chirurgica della Parotide (II Parte): la ricerca del Nervo Facciale
Anatomia Chirurgica della Parotide e del Nervo Facciale (parte I)